zurück zu Kapitel 1
- 1 Zur Entstehung des ECoG bzw. EEG
- 2 Grundrhythmus
- 3 Ereigniskorrelierte Potentiale (EKP)
- 4 Evocierte Potentiale (EP)
- 4.1 Bedeutung der EP
- 5 Zur Ableitung und Auswertung des EEG
- 6 Formen und Bedeutung des EEG
- 6.1 Klinisch-diagnostische Bedeutung des EEG
- 6.2 Das EEG wird auch in der Schlafdiagnostik eingesetzt
- 6.3 Bestimmung der Schlafstadien mit dem EEG
- 7 Der REM-Schla
- 8 Corticale Gleichspannungspotentiale
- 9 Weitere Untersuchungsmöglichkeiten von Hirnaktivität, -stoffechsel und -durchblung
- 10 Anmerkung zur klinischen Anwendung des EEG
- 11 Zwischenfragen
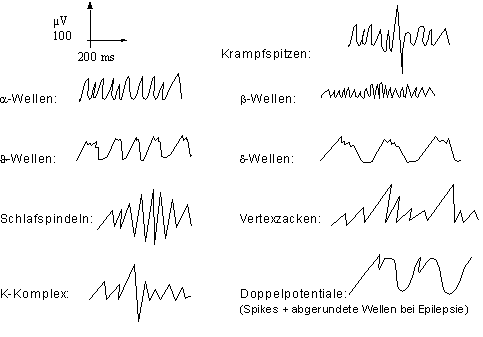
- α-Wellen:Grundrhythmus bei geschlossenen Augen, rd. 10 Hz und größer oder gleich µ50 V, besonders occipital ausgeprägtes Auftreten
- β-Wellen: kommen beim Öffnen der Augen vor (α-Blockade, rd. 20 Hz und < µ50 V)
- θ-Wellen: rd. 6 Hz (bei Kindern) und
- δ-Wellen: 1 bis 5 Hz, kommen normal bei erwachsenen Menschen im Wachzustand nicht vor, sind aber kennzeichnend für bestimmte Schlafstadien.
- Stadium A: α-Wellen beginnen sich aufzulösen; es treten sehr kleine δ-Wellen auf; Übergang zum Einschlafen (kann auch dem Wachzustand zugerechnet werden).
- Stadium B: Einschlafstadium – leichter Schlaf, gekennzeichnet durch ι-Wellen am Ende treten präzentral Vertexzacken auf.
- Stadium C: Nach den Vertexzacken werden Reize von außen nicht mehr registriert (leichter Schlaf); es treten sogenannte Schlafspindeln, β-Spindeln) sowie K-Komplexe auf.
- Stadium D: Mittlerer Schlaf, gekennzeichnet durch δ-Wellen (3-5 Hz)
- Stadium E: Tiefschlaf, das EEG ist synchronisiert, langsame δ-Wellen, die kleiner als 1 Hz sind, sind zu finden
- Welche Einsatzgebiete für das EEG gibt es?
- Welche Faktoren beeinflussen das EEG?
- Wie beeinflussen Wach- bzw. Schlafzustände das EEG?
- Was versteht man unter “Schlafstadien”?
- Was sind REM-Phasen (Dauer, Häufigkeit)?
1 Zur Entstehung des ECoG bzw. EEG:
Die Ursache liegt h.s. in der postsynaptischen Aktivität der corticalen Neurone! Es wird nicht die fortgeleitete und auch nicht die Aktivität der Gliazellen registriert, sondern die elektrotonische Ausbreitung der EPSP und IPSP entlang der Dendriten führt in dem Volumenleiter zu den Potentialschwankungen!
Positive Potentialschwankungen an der Cortexoberfläche entstehen durch pos. Aktivitäten (EPSP) in tieferen Schichten oder durch IPSP an oberflächlichen Schichten und umgekehrt.
Das ECoG ist eine Ableitung von der Hirnrinde. Es unterscheidet sich nicht viel vom EEG, das von der Schädeldecke abgeleitet wird. Die Amplituden sind beim EEG aIlerdings etwas kleiner und liegen im Bereich bis zu 100 Mikrovolt
Die Amplituden (bis 100 µV) sind aber, wie auch die Frequenzen (1 bis 50 Hz) vom
Ableiteort, Wachheitsgrad, Alter, Stoffwechsellage, pO2 und pCO2, Hormonen (Cortisol), Blutdruck usw. abhängig.
2. Grundrhythmus
Der Grundrhythmus in Ruhe wird von α-Wellen, die eine Frequenz von ca. 10 Hz aufweisen gebildet. Beim Öffnen der Augen kommt es zur alpha-Blockade, wobei β-Wellen mit rd. 20 Hz zum Vorschein kommen.
α-Wellen haben etwa 8 – 13 Hz und 50 µV;
β-Wellen liegt zwischen 14 und 30 Hz und die Amplitude < 50 µV.
Die α-Blockade wird im Praktikum demonstriert; sie ist parietal und occipital gut ausgeprägt ableitbar. Auch durch andere Sinnesreize oder durch geistige Konzentration kann der α-Rhythmus blockiert werden.
Die rhythmische Aktivität, besonders der α-Rhythmus, wird durch tiefere Strukturen, vorwiegend den Thalamus, induziert. Diese multiplen thalamischen Schrittmacher induzieren zwar die rhythmische Aktivität, aber sie werden wiederum durch retikuläre Strukturen modifiziert; d. h. retikuläre Strukturen wirken synchronisierend (rhythmusbildend) und desynchrosierend auf denThalamus ein.
Laut 2 sind für die synchrone Aktivität einerseits der Thalamus durch rhythmische Entladungen und andererseits die gegenseitige Beeinflußung der Dendriten verantwortlich.
Dazu ein Zitat aus 2 Seite 168:
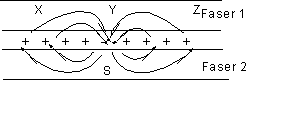
“Wenn 2 Nervenfasern sich Seite an Seite in einem Volumenleiter befinden, dann führen Depolarisationen der einen Faser fast nie zum Entstehen eines Aktionspotentials in der anderen, wohl aber zur Beeinflußung ihrer Erregbarkeit. Der äußere Stromfluss zur depolarisierten Zone an der aktiven Faser bewirkt nämlich an der nächsten Faser in unmittelbarer Nachbarschaft teilweise Depolarisation und beiderseits davon Hyperpolarisation; an Fasern in Nähe aktiver inhibitorischer Endigungen hingegen erzugt ein entgegengesetzter äußerer Stromfluss Hyperpolarisation (Abb. 11.10). In einer großen Gruppe ähnlich orientierter Nerfenfortsätze fördert eine solche parallele Bildung von Stromabflüssen (sinks) bzw. -quellen in benachbarten Fasern Synchronisierung des Stromfluss.
Abb. 11.10 Gegenseitige Beeinflussung zweier benachbarter markloser Nervenfasern in einem Volumenleiter. Bei Aktivierung der Faser 2 (Depolarisation bei S) erfaßt der extracelluläre Stromkreis auch die Membran der Faser 1, wo sich bei X und Z positive Ladungen anhäufen (Hyperpolarisation der Membran), während von Y positive Ladungen abgezogen werden (Hypopolarisation).
Die Dentriten-Potentiale des Cortex werden durch Projektionsfasern vom Thalamus beeinflußt…..” Zitat Ende.
Meiner Meinung nach ist es erstens schade, dass die Gliazellen an einer anderen Stelle abgehandelt werden, wo sie offenbar besser ins Konzept passen, und zweitens finde ich die Abb. 10.11 zwar nicht ganz so grotesk wie B. Oders Darstellungen, doch irreführend ist sie schon einigermaßen. Denn die eingezeichneten Minus können im Gegensatz zu den Plus keine Ladungen darstellen, sondern sie sollen andeuten, dass an dieser Stelle die Plus weniger werden. Dies geht auch aus dem Text irgendwie hervor.
Weit einfacher und klarer wäre es aber statt den Minus einfach die positiven Ladungen weniger dicht einzuzeichnen.
Viel interessanter wäre aber eine Darstellung der Auswirkung, des durch die Ströme entstehenden elektrischen Feldes auf die Umgebung (Membranmoleküle). Doch wenn man schon wie bei Abb. 11.10 in höchsten, geistigen Gefilden schwelgt, so sollten in diesen graphischen Meisterstücken trotzdem wenigstens “Zwetschken weniger Zwetschken nicht Melonen sein”.
Es besteht auf jedenfall ein Potentialgradient von innen nach außen (etwa -90 mV) und zwar sowohl in Faser 1, als auch in Faser 2. An der Stelle S bzw. Y ist das EM dann z.B. -85 mV und an X und Z etwa -95mV.
Für die rhythmische Entladung des Thalamus werden nach 2 folgende Phänomene verantwortlich gemacht: Recruiting response, burst activity, reverberating activity und natürlich postinhibitorische Rebound-Erregung.
3 Ereigniskorrelierte Potentiale (EKP)
Bei der, die Zielmotorik betreffenden Vorbereitungssituation treten das Bereitschaftspotential, das Erwartungspotential und die prämotorische Positivierung auf.
In Graz gibt es dazu ein Forschungsprojekt, wo versucht wird, sozusagen mit den Gedanken (Vorbereitungssituation) einen Computer zu steuern. Der Cursor kann dabei ber EKP, die mittels EEG-Elektroden abgeleitet werden, auf dem Monitor bewegt werden. Das Ziel ist, schwerstbehinderten Menschen eine Möglichkeit zu schaffen, mit Gedanken ihren Bewegungsapparat (Hilfseinrichtungen) zu steuern.
4 Evocierte Potentiale (EP)
EP sind Potentialschwankungen im ZNS, die als Antwort auf Reizung von peripheren Receptoren, Nerven bzw. sensorischen Strukturen auftreten; z. B. ein somatisch evociertes Potential (SEP) bei dem es nach Reizung peripherer somatischer Nerven zu langsamen Potentialschwankungen kommt. Als “primäres evociertes Potential” bezeichnet man die erste positive Auslenkung (Schwankung), die nur in einem bestimmten Gebiet auftritt. Ein “sekundäres EP” ist die späte Antwort, die länger andauert und ebenfalls h.s. durch synaptische Aktivität zustandekommt.
4.1 Bedeutung der EP
Die diagnostische, klinische Bedeutung der Messung von EP’s liegt v.a. in der Überprüfung sensorischer und subcorticaler Leitungssysteme. Das akustisch evocierte Potential (AEP) wird u.a. zur Früherkennung von Taubheit beim Kind angewandt. Es finden sich sechs positive Gipfel im AEP, die den jeweiligen Schaltstellen der Hörbahn entsprechen: I – Hörnerv, II – Nucleus cochlearis dorsalis et ventralis, III – Olivenkern, IV und V – Nuclei lemnisci lateralis (lat. Linsenkörper) und Colliculi inferior, VI – Thalamus (Corpus geniculatum mediale). Das visuell evocierte Potential (VEP) weist wegen der Informationsvielfalt (Farbe, Leuchtdichte, Muster, Kontrast…) eine komplexere Struktur auf als das AEP.
5 Zur Ableitung und Auswertung des EEG
Es gibt internationale Standardisierungen, um eine Vergleichsmöglichkeit zu schaffen (Filter, Papiergeschwindigkeit, Elektrodenlage…). Bei normaler, achtkanaliger, unipolarer Ableitung befinden sich je zwei Elektroden frontal, präcentral, parietal und occipital auf der Schädeldecke und eine indifferente Referenzelektrode z. B. am Ohrläppchen. Es werden aber auch bipolare Ableitungen durchgeführt. Die Auswertung kann händisch oder aber mittels digitaler Analysatoren erfolgen. Interessant sind an den Wellen v.a.: Frequenz, Amplitude, Form, Verteilung und Häufigkeit.
6 Formen und Bedeutung des EEG
Das EEG ist der wichtigste Zugang zur menschlichen Informationsverarbeitung und Verhaltenssteuerung.
6.1 Klinisch-diagnostische Bedeutung des EEG
Hier sind zu nennen:
Der Einsatz bei Epilepsie, Rindenläsionen, Stoffwechselstörungen (Glucose, O2, CO2). Pathologischerweise können Krampfspitzen und steile Wellen auftreten (2 bis 3). Weiters sei der Einfluss durch Medikamente (besonders Psychopharmaka), Hormone und des Alters noch einmal erwähnt.
Das Isoelektrische- oder Nullinien-EEG wird als Kriterium für den Tod gewertet (außerdem bei Hirntod Mydriasis, Areflexie, Atonie).
Zur Differenzierung Epilepsie – Hypocalcämie kann ein Anfall mit Flackerlicht ausgelöst werden, das die Frequenz hat wie der Rhythmus der Wellen, die über der occipitalen Region abgeleitet werden; der Rhythmus schaukelt sich dadurch auf und kann auf andere Hirnregionen übergreifen.
Die α-Frequenz nimmt ab bei:
[Blutglucose] ⇑, Körpertemperatur ⇓, [Glucocorticoid] ⇓ und bei p CO2 ⇑ und umgegkehrt.
Durch Hyperventilation ⇒ pCO2 ⇓ ⇒ α-Frequenz (Manifestation von Störungen).
6.2 Das EEG wird auch in der Schlafdiagnostik eingesetzt
Nach der “Retikularistheorie wird der Schlaf-Wach-Rhythmus vom ARAS (aufsteigendes retikuläres aktivierendes System) gesteuert.
In der Formatio reticularis ist auch die Weckreaktion (Arousal) auslösbar. Die zum ARAS gehörenden aufsteigenden Bahnen werden als unspezifisches System (siehe Frage Sensibilität VSS) bezeichnet und so vom spezifischen sensorischen System abgegrenzt.
Nach der “Serotonergen Schlaftheorie” wird der Schlaf durch Serotoninausschttung aus den Raphekernen eingeleitet;
Raphekerne sind aber andererseits im Arousal am aktivsten; Für die Einleitung des REM -Schlafes scheint der Ncl. subcoeruleus verantwortlich zu sein. Für die circadiane Periodic sind neben sozialen Zeitgebern, Oscillatoren, die vermutlich im Hypothalamus lokalisiert sind, wesentlich.
6.3 Bestimmung der Schlafstadien mit dem EEG
Es sind bis zu 5 Stadien abgenzbar:
7 Der REM-Schlaf
Im REM-Stadium (rapid eye movements) sind EOG-Salven (Elektrooculogramm) ableitbar. Das EEG gleicht dem des Einschlafstadiums – daher auch die Bezeichnung “paradoxer Schlaf” oder “desynchronisierter Schlaf.”
Non-REM-Schlaf = synchronisierter = “slow wave Schlaf”;
meist treten 4 bis 5 REM-Phasen pro Nacht auf, wobei die Dauer jeweils um die 20 Min. beträgt die Träume sind den REM-Phasen zuzuordnen; möglicherweise hat der REM-Schlaf eine besondere Bedeutung in der Ontogenese des Gehirns eines Individuums. Im Alter nimmt jedenfalls neben der absoluten Abnahme der Gesamtschlafdauer auch der relative Anteil des REM-Schlafes ab.
8 Corticale Gleichspannungspotentiale
Zwischen Hirnrinde und weißer Substanz bzw. indifferenter Elektrode kann ein Bestandspotential abgeleitet werden, welches ebenfalls Schwankungen aufweist. Da diese Potentiale und Potentialschwankungen aber sehr gering sind, ist wegen der technischen Aufwendigkeit kaum klinische Nutzbarkeit gegeben. Bei Erhöhung der [CO2] oder Verminderung der [O2] sowie bei Krampfentladungen kommt es zu negativen Gleichspannungsänderungen. Der Ursprung ist an den apikalen Dendriten zu suchen, wobei aber ebenfalls ein thalamischer Einfluss und ein Beitrag der Gliazellen gegeben ist.
9 Weitere Untersuchungsmöglichkeiten von Hirnaktivität, -stoffechsel und -durchblung
#) Das Magnetoencephalogramm (MEG):
Bewegte Ladungen induzieren ein Magnetfeld, welches mittels Detektoren registriert werden kann; es wird damit eine bessere Auflösung bezüglich des Entstehungsortes der corticalen Aktivität als beim EEG erreicht.
#) Computertomographie (CT):
Die CT funktioniert ohne Kontrastmittel; die Röntgenstrahlen werden auf einer Seite abgestrahlt und auf der anderen Seite mittels Sintillationsz�lern registriert.
#) Positronenemissionstomographie (PET):
Radionuklide, z.B. 15O setzen Positronen frei; bei Kollision mit einem Elektron werden γ-Strahlen im Winkel von 180° ausgesendet. (Metabolische Landkarten entstehen, wenn die Radionuklide in verschiedene Moleküle eingebaut werden, z.B. in Glucose oder Wasser).
#) Kernspintomographie (NMR):
Durch die Rotation der Protonen entstehen Kernspins, die durch Anlegen eines Magnetfeldes (bei Diagnosegeräten ca. 0,2 Tesla) ausgerichtet werden. Es kommt dadurch zur Anregung bzw. Resonanz der Atomkerne und zur Aussendung elektrornagnetischer Strahlung. Bilder in jeder Schnittrichtung sind möglich: Auflösung etwa 1 mm.
10 Anmerkung zur klinischen Anwendung des EEG
Bzgl. der pathologischen Prozesse (subdurale Hämatome, Cortexläsionen, epileptogene Herde…) ist zu sagen, dass das EEG zu deren Lokalisation eingesetzt wird.
Normalerweise findet man an korrespondierenden Stellen beider Hemisphären, bzgl. Form und Rhythmus analoge EEG-Kurven; sind pathologische Veränderungen gegeben, so kann Phasenverschiedenheit auftreten.
Anmerkung bzgl. Epilepsie:
grand mal -Anfälle: tonische Phase – hohe EEG-Aktivität
clonische Phase – spikes und langsame Wellen alternierend
petit mal -Anfälle: lt. 2 ähnliches EEG wie bei Versuchstieren im elektrischen Schock; Doppelpotentiale mit spike und abgerundeter Welle im 3/s-Rhythmus.
11 Zwischenfragen:
Bildquelle: Wikipedia Hochgeladen von Kristina Walter